Trí tuệ nhân tạo trong y tế: Cánh tay nối dài nhưng không thể thay thế bác sĩ
Việc ứng dụng trí tuệ nhân tạo (AI) đang tạo ra bước đột phá tại các bệnh viện Việt Nam, từ chẩn đoán hình ảnh đến y tế từ xa. Tuy nhiên, các chuyên gia khẳng định công nghệ chỉ là công cụ hỗ trợ.
Hiệu quả bước đầu từ các "trợ lý ảo"
Không còn là viễn cảnh tương lai, AI hiện đã hiện diện tại nhiều cơ sở y tế đầu ngành của Việt Nam. Tại các đơn vị như Bệnh viện Bạch Mai, Bệnh viện Chợ Rẫy, Bệnh viện Trung ương Huế hay Bệnh viện K, các hệ thống AI đang được ứng dụng sâu rộng trong việc phân tích hình ảnh y khoa (X-quang, CT scan, MRI).
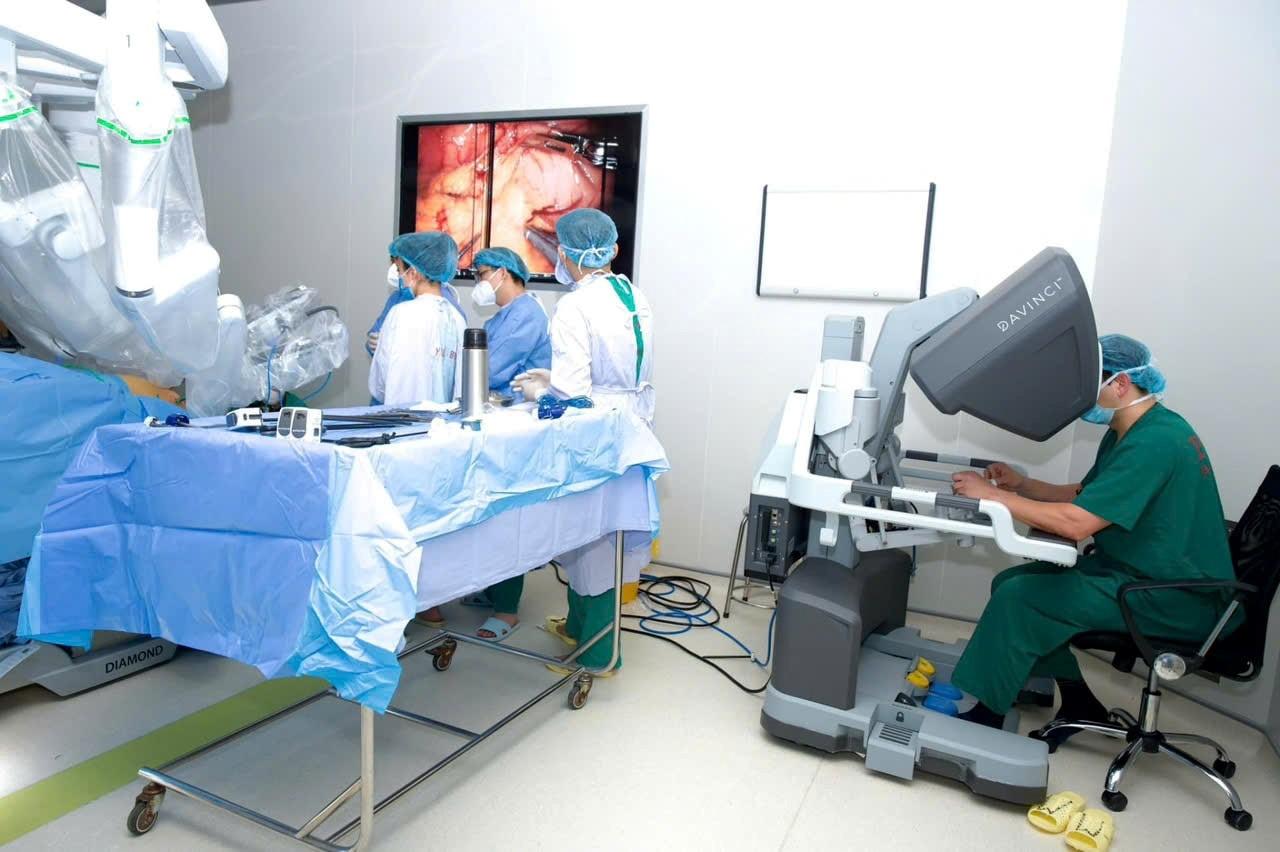
Sự hỗ trợ của công nghệ giúp các bác sĩ phát hiện sớm các dấu hiệu bất thường của ung thư, bệnh lý tim mạch và thần kinh với độ chính xác cao hơn. Điển hình, tại Bệnh viện Bạch Mai, việc ứng dụng bệnh án điện tử và công nghệ số đã giúp tiết kiệm khoảng 100 tỷ đồng mỗi năm nhờ cắt giảm chi phí in phim kết quả chẩn đoán hình ảnh.
Bên cạnh đó, các phần mềm như IBM Watson for Oncology đã được Bệnh viện K, Bệnh viện Ung bướu TP.HCM hay Bệnh viện Đa khoa Phú Thọ triển khai để hỗ trợ đưa ra phác đồ điều trị ung thư, mang lại những kết quả khả quan. AI cũng đang chứng minh vai trò trong việc giảm tải áp lực hành chính, thay thế con người ở các khâu thủ công như xếp hàng tự động, quản lý hồ sơ bệnh án, giúp nhân viên y tế có thêm thời gian tập trung vào chuyên môn.
Hành lang pháp lý: Lấy con người làm trung tâm
Trước sự phát triển "nóng" của công nghệ, vấn đề pháp lý và đạo đức trở thành mối quan tâm hàng đầu. Trao đổi về vấn đề này, đại diện Cục Khoa học Công nghệ và Đào tạo (Bộ Y tế) khẳng định quan điểm xuyên suốt: AI là động lực quan trọng để xây dựng hệ thống y tế thông minh, nhưng phải được quản lý chặt chẽ và không thể thay thế vai trò quyết định của bác sĩ.
Ngày 10/12 vừa qua, Quốc hội khóa XV đã thông qua Luật Trí tuệ nhân tạo, đưa Việt Nam trở thành một trong số ít quốc gia sở hữu khung pháp lý toàn diện về lĩnh vực này. Luật quy định rõ AI phục vụ con người, chịu sự giám sát của con người và được quản lý theo 3 mức độ rủi ro: thấp, trung bình và cao.
Đặc biệt, đối với các hệ thống AI trong y tế được xếp vào nhóm rủi ro cao (có thể ảnh hưởng đến tính mạng, sức khỏe), nhà cung cấp buộc phải thực hiện đánh giá an toàn nghiêm ngặt và thông báo cho cơ quan quản lý trước khi đưa vào vận hành. Bộ Y tế cũng đang hoàn thiện các hướng dẫn đạo đức, trong đó nhấn mạnh: Mọi quyết định điều trị cuối cùng phải có sự xác nhận của bác sĩ. Bác sĩ là người chịu trách nhiệm chuyên môn và pháp lý, đảm bảo quyền lợi tối đa cho người bệnh.

Từ dữ liệu lớn đến chăm sóc sức khỏe chủ động
Không chỉ giới hạn trong khuôn viên bệnh viện, AI đang len lỏi vào đời sống thường nhật thông qua các thiết bị đeo thông minh và ứng dụng y tế từ xa. Các chỉ số như nhịp tim, nồng độ oxy trong máu (SpO2), chất lượng giấc ngủ được ghi nhận liên tục, tạo nên nguồn dữ liệu cá nhân quý giá.
Theo bác sĩ Đỗ Doãn Bách (Viện Tim mạch Quốc gia), giá trị lớn nhất của AI ở khía cạnh này là khả năng tổng hợp và "đọc hiểu" dữ liệu. Thay vì những con số rời rạc, AI giúp người dùng nhìn thấy xu hướng sức khỏe của bản thân, từ đó chủ động điều chỉnh lối sống trước khi bệnh lý xuất hiện.
Ở quy mô cộng đồng, mô hình "Bác sĩ cho mọi nhà" do UNDP và FPT phối hợp triển khai là minh chứng rõ nét cho xu hướng này. Tính đến ngày 31/10/2025, hệ thống đã ghi nhận 1,9 triệu tài khoản kích hoạt, thực hiện gần 120.000 cuộc hẹn khám chữa bệnh từ xa. Điều này đặc biệt có ý nghĩa với người dân vùng sâu, vùng xa, giúp họ tiếp cận dịch vụ y tế chất lượng mà không cần di chuyển vất vả.
Những "cơn đau" máy móc không thể hiểu
Dù AI có khả năng xử lý dữ liệu khổng lồ nhanh gấp hàng nghìn lần con người, nhưng y học không chỉ là những con số. Bác sĩ Trần Văn Phúc (Bệnh viện Đa khoa Xanh Pôn) chia sẻ rằng nghề y đòi hỏi sự nhạy cảm và khả năng quan sát tinh tế mà chưa máy móc nào sao chép được.
Ông dẫn chứng những ca bệnh thực tế mà AI chắc chắn sẽ "bó tay". Ví dụ như bệnh nhân đau thấu xương khi vuốt nhẹ lên da nhưng ấn mạnh lại không đau – dấu hiệu đặc trưng của zona thần kinh mà chỉ kinh nghiệm lâm sàng mới nhận biết được. Hay những trường hợp nhồi máu cơ tim với triệu chứng không điển hình mà máy móc dễ dàng bỏ qua nếu chỉ dựa vào các chỉ số xét nghiệm tiêu chuẩn.
Đồng quan điểm, bác sĩ Trương Hữu Khanh, nguyên Trưởng khoa Nhiễm - Thần kinh, Bệnh viện Nhi đồng 1 (TP.HCM) cho rằng: "Khám bệnh không như sửa ô tô". Mỗi bệnh nhân là một cá thể riêng biệt với cảm xúc, tâm lý và hoàn cảnh khác nhau. AI không thể đọc được ánh mắt lo lắng của người bệnh, không thể cảm nhận được sự thay đổi tinh tế khi sờ nắn hay gõ nghe.
Vì vậy, tương lai của ngành y tế không phải là cuộc chiến "ai thay thế ai", mà là sự cộng sinh. Trí tuệ nhân tạo sẽ đảm nhận phần việc xử lý dữ liệu, quy trình thủ công, để các bác sĩ có thêm thời gian cho điều cốt lõi nhất của nghề y: Sự thấu cảm, kết nối và chăm sóc người bệnh bằng cả trái tim.