Chuyên gia Harvard giải mã nghịch lý ung thư vú tại Việt Nam
Dù có tỷ lệ mắc thấp hơn nhiều quốc gia phát triển, ung thư vú tại Việt Nam lại ghi nhận tỷ lệ tử vong cao đáng lo ngại. Theo chuyên gia từ Đại học Harvard, nguyên nhân cốt lõi nằm ở thói quen tầm soát muộn, song những tiến bộ mới trong điều trị cá thể hóa đang mở ra cơ hội sống khỏe và bảo tồn tuyến vú cho hàng ngàn bệnh nhân.
Bức tranh dịch tễ và xu hướng trẻ hóa đáng báo động
Theo dữ liệu từ Tổ chức Ung thư toàn cầu (GLOBOCAN), ung thư vú đã chính thức vượt qua ung thư gan để trở thành loại bệnh có số ca mắc mới cao nhất tại Việt Nam, với hơn 24.000 trường hợp mỗi năm. Đáng chú ý, chỉ trong vòng hai thập kỷ (1995–2015), số ca bệnh ghi nhận tại TP.HCM đã tăng vọt tới 70%.
Tại hội thảo khoa học "Cập nhật tiến bộ trong điều trị và chăm sóc ung thư" vừa diễn ra tại Bệnh viện Đa khoa Quốc tế Nam Sài Gòn, PGS Y khoa Wendy Y. Chen (Viện Ung thư Dana-Farber, Đại học Y Harvard) đã phân tích dữ liệu cho thấy sự khác biệt lớn trong việc phát hiện và điều trị căn bệnh này giữa Việt Nam và các nước phát triển.

Bên cạnh tỷ lệ phát hiện muộn ở mức cao, phụ nữ Việt Nam còn đang đối mặt với xu hướng trẻ hóa của bệnh. Khác biệt với phương Tây, nhóm bệnh nhân 30-40 tuổi tại nước ta ngày càng gia tăng. Đặc điểm chung của các bệnh nhân trẻ là bệnh thường tiến triển âm thầm, không có triệu chứng bất thường rõ rệt ở giai đoạn đầu. Ung thư vú hiện đang là "đại dịch thầm lặng", chiếm gần 29% tổng số ca ung thư ở nữ giới Việt Nam.
Rào cản từ nhận thức và yếu tố nguy cơ thời hiện đại
Sự chênh lệch lớn về hiệu quả điều trị chủ yếu xuất phát từ những rào cản trong việc tầm soát cộng đồng và sự thay đổi trong lối sống.
Bỏ lỡ "thời điểm vàng" tầm soát: Tại Mỹ, phụ nữ từ 40 tuổi thường xuyên chụp nhũ ảnh định kỳ 1-2 năm/lần. Ngược lại, phụ nữ Việt Nam chưa có thói quen này. Phần lớn bệnh nhân chỉ đến bệnh viện khi đã sờ thấy khối u hoặc có tổn thương xâm lấn đau đớn. Cùng với tâm lý e ngại đi khám hoặc ám ảnh về các tác dụng phụ của hóa trị, nhiều người đã vô tình làm mất đi cơ hội chữa trị tốt nhất.
Chi phí điều trị: Các liệu pháp hiện đại, xét nghiệm gen hay thuốc nhắm trúng đích mang lại hiệu quả cao nhưng chi phí vô cùng đắt đỏ. Nếu phát hiện muộn (đặc biệt ở các thể khó như tam âm hoặc HER2 dương tính), chi phí có thể lên tới hàng tỷ đồng, tạo ra rào cản lớn về kinh tế cho người bệnh trong việc tiếp cận y tế chất lượng cao.
Yếu tố lối sống và sinh hoạt: Những phụ nữ có chỉ số khối cơ thể (BMI) trên 30 đối mặt với nguy cơ mắc bệnh cao hơn 20% - 30%. Mô mỡ dư thừa có khả năng chuyển đổi hormone androgen thành estrogen, trực tiếp thúc đẩy tế bào ung thư phát triển. Ngoài ra, thói quen lười vận động và sử dụng rượu bia thường xuyên cũng làm tăng đáng kể nguy cơ mắc bệnh.
Dù đối mặt với nhiều thách thức, bức tranh điều trị ung thư vú tại Việt Nam đang có những thay đổi tích cực, tiệm cận với những tiến bộ của y học thế giới.
Chuyển dịch sang phác đồ cá thể hóa
Điều trị ung thư vú không còn áp dụng "một công thức cho tất cả". Dựa vào đặc điểm sinh học và phân tử của khối u, các bác sĩ có thể tối ưu hóa phác đồ cho từng bệnh nhân. Việc ứng dụng thuốc nhắm trúng đích, liệu pháp miễn dịch và "kháng thể gắn thuốc" đang mang lại kết quả khả quan. Bác sĩ Nguyễn Trương Khương, Giám đốc chuyên môn Bệnh viện Đa khoa quốc tế Nam Sài Gòn, cho biết nhờ những tiến bộ này, hiện có hơn 1/3 bệnh nhân ung thư vú di căn có thể sống khỏe mạnh trên 5 năm.
Bác sĩ CKII Vương Đình Thy Hảo (Phó khoa Hóa trị, Bệnh viện Chợ Rẫy) cung cấp một dữ liệu lạc quan: Trong năm 2025, bệnh viện đã thực hiện khoảng 1.000 ca phẫu thuật ung thư vú, trong đó có tới 30% trường hợp được phẫu thuật bảo tồn. Thay vì cắt bỏ toàn bộ tuyến vú như trước đây, sự phối hợp đồng bộ giữa hóa trị, xạ trị và các phương pháp hỗ trợ đã cho phép bác sĩ chỉ loại bỏ khối u, giữ lại phần lớn cấu trúc tuyến vú, giúp duy trì chất lượng sống và sự tự tin cho người phụ nữ.
Khuyến cáo chủ động bảo vệ sức khỏe
Để giảm thiểu rủi ro và tăng cơ hội điều trị thành công, việc thay đổi nhận thức là chìa khóa then chốt:
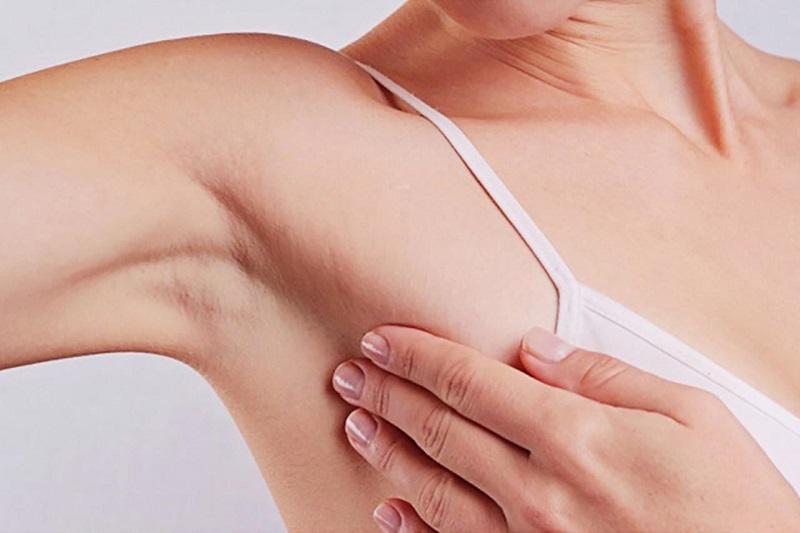
Tự kiểm tra: Phụ nữ cần duy trì thói quen tự khám vú hàng tháng, thời điểm tốt nhất là sau kỳ kinh từ 5-7 ngày.
Khám lâm sàng định kỳ: Phụ nữ từ 40 tuổi trở lên nên đi khám và chụp nhũ ảnh mỗi năm một lần. Những người thuộc nhóm nguy cơ cao (có tiền sử gia đình) cần bắt đầu sàng lọc sớm từ tuổi 25.
Cải thiện lối sống: Kiểm soát cân nặng, hạn chế rượu bia và duy trì hoạt động thể chất (như đi bộ nhanh khoảng 3 giờ/tuần) là những "liều thuốc" tự nhiên và hiệu quả để phòng tránh ung thư.